朗格漢斯島
朗格漢斯胰島是胰腺中的細胞,在人體中發揮著重要作用。 它們含有分泌胰島素的β細胞,胰島素是一種調節血糖的激素。 在 1 型糖尿病患者中,正是這些細胞被破壞了。 因此,朗格漢斯島是治療研究的核心。
解剖學
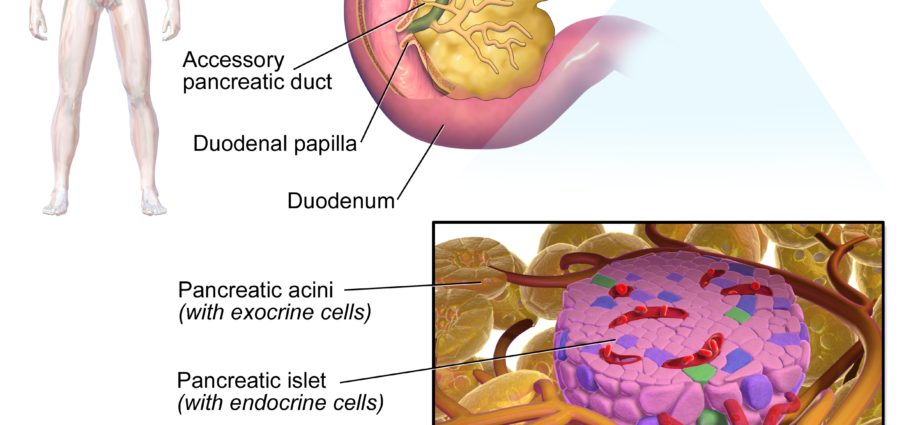
Langerhans 胰島(以 Paul Langherans,1847-1888 年,德國解剖病理學家和生物學家的名字命名)是胰腺的細胞,大約有 1 萬個。 由成簇的細胞組成——因此稱為胰島——它們分佈在胰腺的外分泌組織(釋放到血液外的組織分泌物質)中,從而產生消化所需的酶。 這些微小的細胞簇僅佔胰腺細胞質量的 1% 至 2%,但它們在體內發揮著重要作用。
生理
朗格漢斯胰島是內分泌細胞。 它們產生不同的激素:主要是胰島素,還有胰高血糖素、胰多肽、生長抑素。
胰島的 β 細胞或 β 細胞會產生胰島素,這種激素在體內起著至關重要的作用。 它的作用是維持血液中葡萄糖(血糖)水平的平衡。 這種葡萄糖是身體的能量來源——簡而言之,“燃料”——它在血液中的水平不應太低或太低,身體無法正常運作。 正是胰島素的作用是通過幫助身體根據葡萄糖是過量還是不足來使用和/或儲存這種葡萄糖來平衡血糖水平。
細胞產生胰高血糖素,這是一種在血糖低時增加血液中葡萄糖含量的激素。 它會導致肝臟和體內其他組織釋放血液中儲存的糖分。
異常/病理
1型糖尿病
1 型或胰島素依賴型糖尿病是由於遺傳原因導致的自身免疫過程對朗格漢斯島的 β 細胞進行了漸進且不可逆的破壞。 這種破壞導致總胰島素缺乏,因此在進食時存在高血糖的風險,然後在兩餐之間、在禁食甚至體力活動的情況下發生低血糖。 在低血糖期間,器官被剝奪了能量底物。 如果不加以調節,糖尿病會因此導致嚴重的腎病、心血管病、神經病學、胃腸病學和眼科疾病。
胰腺神經內分泌腫瘤
它是一種相對少見的胰腺癌。 它是一種所謂的神經內分泌腫瘤 (NET),因為它始於神經內分泌系統的細胞。 然後我們談到胰腺的 NET,或 TNEp。 它可以是非分泌的或分泌的(功能性的)。 在後一種情況下,它會導致激素分泌過多。
服務項目
1型糖尿病
胰島素治療可彌補胰島素分泌不足。 患者每天會注射幾次胰島素。 這種治療必須終生遵循。
胰腺移植 90 年代發展起來的。 通常與腎移植相結合,僅用於嚴重受影響的糖尿病患者 1. 儘管效果良好,但胰腺移植並未成為 1 型糖尿病的首選治療方法,主要是由於該手術的繁瑣性和相關的免疫抑制治療。
朗格漢斯胰島移植 是治療 1 型糖尿病的一大希望。 它包括只移植有用的細胞,在這種情況下是朗格漢斯島。 從腦死亡供體的胰腺中取出胰島,分離出胰島,然後通過門靜脈注射到患者的肝臟中。 困難之一在於分離這些胰島的技術。 從胰腺的其餘部分提取這些微小的細胞簇而不損壞它們確實非常困難。 第一次移植手術是在 80 年代在巴黎進行的。 2000 年,埃德蒙頓小組連續 7 例胰島移植患者獲得了胰島素獨立性。 世界各地的工作仍在繼續。 在法國,一項多中心臨床試驗於 2011 年在巴黎的 4 家大型醫院開始,隸屬於“法蘭西島胰島移植小組”(GRIIF)。 結果是有希望的:移植後,一半的患者停用了胰島素,而另一半則實現了更好的血糖控制,減少了低血糖和胰島素需求。
隨著這項移植工作,研究繼續了解這些細胞的生長和功能,以及疾病的發生和發展。 皰疹病毒對 β 細胞的感染(可能是導致非洲裔人群特有的一種糖尿病的原因)、β 細胞的生長和成熟機制、與疾病發作有關的某些基因的影響是當前研究途徑的一部分。 這個想法確實是為了發現觸發 T 淋巴細胞對 β 細胞激活的因素,找到阻止這種自身免疫反應的解決方案,再生朗格漢斯島等。
胰腺神經內分泌腫瘤
管理取決於腫瘤的性質,並基於不同的軸:
- 手術
- 化療
- 抗分泌治療以減少腫瘤的激素分泌
診斷
1型糖尿病
1 型糖尿病是一種自身免疫性疾病:T 淋巴細胞開始識別存在於 β 細胞中的分子作為要消除的感染因子。 然而,在這個過程開始幾個月甚至幾年後,症狀就會出現。 這些是低血糖和/或顯著體重減輕的發作,儘管食慾良好,排尿頻繁和大量,異常口渴,嚴重疲勞。 通過檢測血液中的自身抗體進行診斷。
神經內分泌腫瘤
神經內分泌腫瘤因其症狀的多樣性而難以診斷。
如果是胰腺功能性神經內分泌腫瘤,會導致胰島素分泌過多。 對於 40 歲以上沒有糖尿病家族史的男性,還應調查最初非胰島素依賴型糖尿病的出現或惡化情況。
腫瘤的解剖病理學檢查可以確定其性質(分化或未分化的腫瘤)及其分級。 還完成了對尋找轉移的疾病擴展的完整評估。